一、早期糖尿病的12大征兆
1、多尿
是由于血糖过高,超过肾糖阈(8.89~10.0mmol/L),经肾小球滤出的葡萄糖不能完全被肾小管重吸收,形成渗透性利尿。血糖越高,尿糖排泄越多,尿量越多,24h尿量可达5000~10000ml。但老年人和有肾脏疾病者,肾糖阈增高,尿糖排泄障碍,在血糖轻中度增高时,多尿可不明显。
2、多饮
主要由于高血糖使血浆渗透压明显增高,加之多尿,水分丢失过多,发生细胞内脱水,加重高血糖,使血浆渗透压进一步明显升高,刺激口渴中枢,导致口渴而多饮。多饮进一步加重多尿。
3、多食
多食的机制不十分清楚。多数学者倾向是葡萄糖利用率(进出组织细胞前后动静脉血中葡萄糖浓度差)降低所致。正常人空腹时动静脉血中葡萄糖浓度差缩小,刺激摄食中枢,产生饥饿感;摄食后血糖升高,动静脉血中浓度差加大(大于0.829mmoL/L),摄食中枢受抑制,饱腹中枢兴奋,摄食要求消失。然而糖尿病人由于胰岛素的绝对或相对缺乏或组织对胰岛素不敏感,组织摄取利用葡萄糖能力下降。
虽然血糖处于高水平,但动静脉血中葡萄糖的浓度差很小,组织细胞实际上处于「饥饿状态」,从而刺激摄食中枢,引起饥饿、多食。另外,机体不能充分利用葡萄糖,大量葡萄糖从尿中排泄,因此,机体实际上处于半饥饿状态,能量缺乏亦引起食欲亢进。
4、反复感染
常见胆道、尿道、肺部、皮肤等部位感染,表现为反复发作、迁延不愈。据统计,糖尿病并发肺结核的概率比正常人高3~5倍。
5、排尿困难
老年男性糖尿病患者出现排尿困难约占21%~42%。这说明糖尿病与排尿困难的发生呈正相关,中老年人若发现排尿困难,在排除前列腺问题之外,还应该注意糖尿病的早期诊断。
6、上体肥胖
上体肥胖是指腰围与臀围之比大于0.7-0.85,特别是发生在女性身上的上体肥胖,该人群的糖耐量测试异常者高达60%。因此,有专家认为这种上体肥胖的体型可作为诊断糖尿病的一项指征。
7、皮肤瘙痒
全身皮肤发痒,甚至会影响夜间睡眠者要注意了,这是糖尿病早期症状的经典表现之一,由于糖尿病的高血糖状态对全身微血管的损伤,进而影响皮肤的营养供应,患者往往会感到全身瘙痒不适。
8、萎型舌炎
指的是舌体的中央部位乳头萎缩表现为局部一块无舌苔覆盖的萎形缺损区,在糖尿病人群中其发生率高达62%。从中医角度,这种台苔属于地图舌,往往是阴虚的表现,即中医的「消渴」。
9、体重下降
糖尿病患者尽管食欲和食量正常,甚至增加,但体重下降,主要是由于胰岛素绝对或相对缺乏或胰岛素抵抗,机体不能充分利用葡萄糖产生能量,致脂肪和蛋白质分解加强,消耗过多,呈负氮平衡,体重逐渐下降,乃至出现消瘦。一旦糖尿病经合理的治疗,获得良好控制后,体重下降可控制,甚至有所回升。如糖尿病患者在治疗过程中体重持续下降或明显消瘦,提示可能代谢控制不佳或合并其他慢性消耗性疾病。
10、乏力
在糖尿病患者中亦是常见的,由于葡萄糖不能被完全氧化,即人体不能充分利用葡萄糖和有效地释放出能量,同时组织失水,电解质失衡及负氮平衡等,因而感到全身乏力,精神萎靡。
11、视力下降
不少糖尿病患者在早期就诊时,主诉视力下降或模糊,这主要可能与高血糖导致晶体渗透压改变,引起晶体屈光度变化所致。早期一般多属功能性改变,一旦血糖获得良好控制,视力可较快恢复正常。
12、并发症 糖
尿病并发症众多,糖尿病酮症酸中毒、高渗性非酮症性糖尿病昏迷、糖尿病乳酸性酸中毒、糖尿病皮肤感染、糖尿病足、糖尿病性胃轻瘫、糖尿病心肌病、糖尿病心脏病、糖尿病与高血压、糖尿病肾病、糖尿病并发泌尿系感染、糖尿病性神经病、糖尿病性周围神经病、糖尿病所致脊髓病、糖尿病性视网膜病变、糖尿病伴发的葡萄膜炎、糖尿病并结核病等。
想必很多人都听说过这样一句话:糖尿病并不可怕,可怕的是其并发症。为什么说糖尿病并发症可怕?糖尿病并发症可累及全身各个器官,如肾、眼、心、脑、足等。糖尿病并发症一旦出现,将严重影响患者的生活质量。
当被诊断出糖尿病时,若早期识别糖尿病并发症的「异常信号」可以延缓疾病的进一步发展。到底如何识别「蛛丝马迹」?生活上如何做到提前预防呢?
二、早期识别糖尿病并发症的「异常信号」
1. 「肾病」信号
肾病是糖尿病的主要并发症之一,大部分糖尿病患者或多或少有肾功能损伤的情况。在我国,2型糖尿病患者糖尿病肾病患病率为 10%-40% 。
当患者出现 尿液泡沫增多、夜尿增加、眼睑及双下肢水肿 时,应注意可能出现糖尿病肾病。
2. 「眼部」信号
眼部并发症也是糖尿病主要的并发症之一,在糖尿病患者身上可能发生的眼部疾病有:视网膜病变(血栓堵塞眼底微血管,出现片状出血,全球糖尿病患者中患病率为 34.6% )、白内障、青光眼、屈光不正等。
糖尿病眼部并发症早期可无自觉症状,晚期可有不同程度 视力减退 。当糖尿病患者出现 视物模糊或眼前黑影 时,有的患者可能认为是「年老眼花」,但其实是长期高血糖引起视网膜病变或白内障所致。
3. 「心血管」信号
糖尿病并发症中,近 90% 的患者会并发心脑血管病变。心血管并发症是导致糖尿病患者死亡的主要因素,其中冠心病是最为普遍的糖尿病并发症。
糖尿病心脏病的早期可能会出现 胸闷、心慌、乏力 ,活动量增加以后,就会出现气短的现象,典型症状可能会表现为心前区疼痛。
4. 「脑血管」信号
在糖尿病人群中,血糖持续上升,可能会影响脑血管,并导致脑血管粥样硬化或破裂问题。
5. 「胃肠」信号
糖尿病性胃肠病是糖尿病常见的慢性并发症之一,其发病率为 30%~76% 。糖尿病患者后期常有胃肠功能的紊乱,其表现因人而异,有的糖友可出现 腹泻 或 便秘 ,有的糖友可能会便秘或腹泻交替出现。
6. 「足部」信号
我国50岁以上糖尿病患者中糖尿病足发生率在 8.1% 以上。糖尿病患者要特别注意足部病变的发生。常会出现 足部疼痛、麻木、皮温降低 等症状。糖尿病可引起下肢血液循环障碍+周围神经病变+足部感染,是形成足溃疡的「三贱客」。
7. 「皮肤」信号
据报道,约 25%~30% 的糖尿病患者会出现皮肤并发症。患者可能会感觉 皮肤瘙痒 ,像有虫子爬,忍不住要去挠,还有的患者在秋冬季节,可能出现 皮肤干燥 。

8. 「口腔」信号
很多患者不知道糖尿病也会增加口腔疾病。有数据显示,糖尿病患者伴发口腔疾患的总发病率为 83.37% ,比非糖尿病患者高出2-3倍。临床上经常见到各种口腔病变,如口腔粘膜病变、牙周感染、牙齿松动或脱落等。
9. 「骨质疏松」信号
骨质疏松症是糖尿病不可忽视的并发症。近期一项研究发现,全球 25% 的糖尿病患者患有骨质疏松症。
糖尿病患者通过尿液排出大量的葡萄糖时,钙,磷等矿物质也随之排出,加之患者需要严格控制饮食,所以此时患者若不注意钙的补充则容易导致缺钙。当糖尿患者感觉 腰酸背疼 、且有明显驼背时,很可能是骨质疏松所致。
当患者出现上述症状时千万不要忽视,一定要提高警惕,尽早进行针对性治疗。而在日常生活中,为了防止并发症「报道」,糖友们需要做好哪些事情呢?
三、糖尿病前期患者需要治疗吗?
有效干预糖尿病前期可明显减少其转化为糖尿病的可能性。
因此,及时发现血糖正常的高危人群和糖尿病前期人群并进行有效管理是预防糖尿病发生的关键。
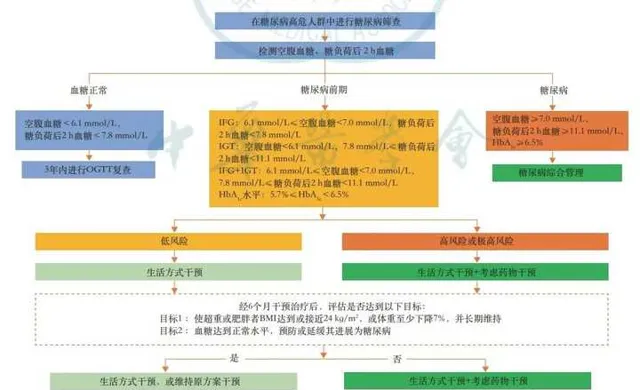
共识推荐依据发生糖尿病的风险高低进行分层管理[1]。
糖尿病前期人群的风险分层:
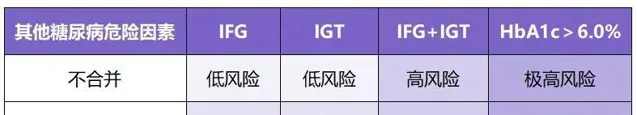
◆ 低风险人群:强化生活方式干预;
◆ 高风险和极高风险人群:在生活方式干预基础上考虑联合药物治疗。
治疗目标:
①超重或肥胖者体重减轻 3 ~ 5%(可根据患者具体情况制定更严格的减重目标)并长期维持;
②改善血脂异常等危险因素,使血糖逆转为正常,预防或延缓其进展为糖尿病。
对于老年或超老年、老年痴呆、精神障碍、重要脏器功能严重受损、预期寿命 < 10 年、独居老年人等情况的糖尿病前期个体,重点是健康教育、高血糖之外的其他心脑血管疾病危险因素的控制及定期的血糖监测,一般不需要针对高血糖做特别干预。
四、如何进行生活方式干预?
1. 饮食
(1)饮食计划
建议合理平衡膳食。每日所需总热量中 45 ~ 60% 来自碳水化合物,25 ~ 35% 来自脂肪,15 ~ 20% 来自蛋白质。每日所需总热量计算参照【中国 2 型糖尿病防治指南(2020 年版)】。
(2)注意事项
烹饪时尽量采用植物油,摄入富含多不饱和和单不饱和脂肪酸食品,限制摄入饱和脂肪酸、避免食用反式脂肪酸;适当进食粗粮等富含膳食纤维的食物,且应计入每日摄入总热量。
(3)膳食模式
对糖尿病前期患者并不推荐特定的膳食模式,低脂低热量饮食、间歇性断食、地中海膳食、素食等均在短期干预时有助于改善胰岛素抵抗和代谢紊乱,但要求在专业人员的指导下完成,同时监测血脂、肾功能以及内脏脂肪的变化。
(4)限盐、限酒
建议糖尿病前期个体控制血压,每日限盐 5 g;不建议饮酒,如饮酒须计入总热量,每克酒精可提供 7 kcal 的热量。
2. 运动
【共识】推荐有氧运动和抗阻运动的联合运动干预,推荐每周 ≥ 150 min 的中等强度活动。此外,应增加静息运动,避免久坐的生活方式。
注意,有些糖尿病前期个体同时已伴有高血压、ASCVD 等合并症或并发症,其运动干预应该在专业人员指导下采用个体化的运动处方。
3. 其他
◆ 括充足的休息,建议平均每晚睡眠时间达大约 7 h。
◆ 戒烟,包括避免使用所有烟草制品。
◆ 有经济条件或健康需求者可选择健康管理机构、俱乐部、小组管理或家庭互助等多种形式,以提高生活方式干预的效果。
五、需要使用降糖药吗?
根据糖尿病前期人群的风险分层,低风险者先实施生活方式干预,6 个月后未达到预期干预目标可考虑启动药物干预;高风险和极高风险者可考虑在生活方式干预的同时启动药物干预。
药物选择:
(1)阿卡波糖
阿卡波糖可使 IGT 人群 3.3 年内进展为糖尿病的风险降低 25%,是目前唯一在我国获得 IGT 适应证的药物。
(2)二甲双胍
二甲双胍可有效降低糖尿病前期人群发生 2 型糖尿病的风险。2023 年版 ADA 指南推荐,糖尿病前期成人应考虑使用二甲双胍预防 T2DM,尤其是年龄 25 ~ 59 岁、体重指数 ≥ 35 kg/m2、空腹血糖 ≥ 6.1 mmol/L、HbA1c ≥ 6.0% 的成人及既往有妊娠期糖尿病的女性。
但需注意的是,我国尚未批准二甲双胍用于预防糖尿病。
此外,临床试验结果显示,SGLT2i、GLP-1 受体激动剂、GIP/GLP1 双受体激动剂、噻唑烷二酮类、奥利司他等药物干预可以降低糖尿病前期人群发生糖尿病的风险。
参考文献:
中华医学会内分泌学分会, 中华医学会糖尿病学分会, 中国医师协会内分泌代谢科医师分会. 中国成人糖尿病前期干预的专家共识(2023 版). 中华糖尿病杂志, 2023, 15(6):484-494










